Covid-19–ის პანდემიამ კაცობრიობა აიძულა გაეხსენებინათ, რა საშიში და დამანგრეველი შეიძლება იყოს ინფექციური დაავადებების აფეთქება და როგორ რჩება ასეთ დროს ვაქცინა ნორმალურ ცხოვრებასთან დაბრუნების ერთადერთ იმედად.
კორონავირუსი პირველი მტერი არ არის, რომლის გასანადგურებლად მთავარ იარაღად მასობრივი ვაქცინაცია უნდა იქცეს. ასობით მილიონ ადამიანს მსოფლიოში გაუმართლა და ცოცხალი გადარჩა იმის გამო, რომ მოიძებნა იარაღი ისეთი უხილავი მკვლელების წინააღმდეგ, რომლებიც მსოფლიოს ატერორებდნენ.
ვნახოთ რამდენიმე მაგალითი, როგორ შეცვალეს ვაქცინებმა ადამიანების ცხოვრება.
ჩუტყვავილა
ჩუტყვავილას აცრა შეიძლება ითქვას, რომ ამ სფეროში ყველაზე დიდ წარმატებად ითვლება.
მხოლოდ 20–ე საუკუნეში ამ უკიდურესად გადამდებმა ვირუსულმა დაავადებამ 300 მილიონზე მეტი ადამიანი შეიწირა. უფრო ადრეული ეპოქების მსხვერპლი კი არც არავის დაუთვლია.
ჩუტყვავილათი დაავადებულთა 30% კვდებოდა, ხშირად ტანჯვით, იმიტომ რომ მთელი სხეული ჩირქოვანი ბუშტებით იფარებოდა. დანარჩენები ბრმავდებოდნენ ან მთელი ცხოვრება კანზე საშინელი შრამები რჩებოდათ.
ასწლეულების მანძილზე ადამიანები გამუდმებით ეძებდნენ ჩუტყვავილას საწინააღმდეგო საშუალებას და ბოლოს და ბოლოს პირველი ვაქცინა შექმნეს.
იდეა, რომ დაავადების ხელოვნურად გამოწვეულ მსუბუქ ფორმას ადამიანის ორგანიზმში იმუნიტეტის გამოწვევა შეეძლო სავარაუდოდ ჩინეთში დაიბადა. წყაროების ცნობით იქ ადამიანები დაახლოებით 1000 წლის მანძილზე ყნოსავდნენ ფხვნილს, რომელსაც ჩუტყვავილათი დაავადებული ადამიანების დაჩირქებული კანიდან აქერცლილი ნაჭრებისგან ამზადებდნენ, ან ყურებში იდებდნენ ჩირქში დასველებულ ბამბას. აფრიკაში კი კანში ჩირქით გაჟღენთილ ნემსს ირჭობდნენ.
18–ე საუკუნეში ბრიტანეთში ჩუტყვავილას აცრას აქტიურ პროპაგანდას უწევდა ცნობილი არისტოკრატი და ინტელექტუალი ქალი მერი მონტეგიუ, რომელმაც ახალგაზრდობაში თავად გადაიტანა ჩუტყვავილა და შესაბამის პრაქტიკებს გაეცნო თურქეთში, სადაც მისი ქმარი ელჩად მუშაობდა.
მეთოდი სანდოობით არ გამოირჩეოდა. საშუალოდ ყოველი ოცდამეათე პაციენტი ჩუტყვავილას მძიმე ფორმით ავადდებოდა და იღუპებოდა.
 ამასობაში ინგლისელმა ფერმერებმა შენიშნეს, რომ ძროხის ჩუტყვავილა ადამიანისთვის გადამდები იყო, თუმცა არა მომაკვდინებელი. ამ მოვლენის შესწავლის შემდეგ ექიმმა ედუარდ ჯენერმა ძროხის ჩუტყვავილას ბაზაზე საიმედო და უსაფრთხო ვაქცინა შექმნა.
ამასობაში ინგლისელმა ფერმერებმა შენიშნეს, რომ ძროხის ჩუტყვავილა ადამიანისთვის გადამდები იყო, თუმცა არა მომაკვდინებელი. ამ მოვლენის შესწავლის შემდეგ ექიმმა ედუარდ ჯენერმა ძროხის ჩუტყვავილას ბაზაზე საიმედო და უსაფრთხო ვაქცინა შექმნა.
1796 წლის 14 მაისს ჯენერმა ფერმერის რვა წლის შვილი, ჯეიმს ფიპსი აცრა, რომელმაც ღრმა სიბერემდე იცოცხლა, ორი წლის შემდეგ კი ცნობილი ბროშურა გამოუშვა ძროხის ჩუტყვავილას მოქმედების მიზეზების კვლევის შესახებ საკუთარი ხარჯებით, რადგან სამეფო სამეცნიერო საზოგადოება ჯენერის მეთოდს უნდობლად შეხვდა.
ეჭვები მას შემდეგ გაქარწყლდა, რაც ბრიტანეთის არმიის და ფლოტის სამხედროები სავალდებულო წესით აცრეს და არცერთ მათგანს უარყოფითი რეაქცია არ გამოუვლინდა.
თითქმის ასი წლის შემდეგ ლუი პასტერი ჯენერის მიმართ პატივისცემის ნიშნად ხელოვნური იმუნიტეტის შექმნის პრინციპზე დაფუძნებული პრეპარატებისთვის ვაქცინის დარქმევის ინიციატივით გამოვიდა: ფრანგული სიტყვიდან vache გამომდინარე, რაც ძროხას ნიშნავს.
ღარიბ ქვეყნებში ჩუტყვავილა კიდევ მინიმუმ 150 წელი მძვინვარებდა. მის საბოლოოდ დამარცხებას ჯანმოს მიერ 1967 წელს დაწყებულმა მასობრივმა ვაქცინაციამ შეუწყო ხელი.
ითვლება, რომ მოსახლეობაში კოლექტიური იმუნიტეტის ჩამოსაყალიბებლად 80%–ის აცრაა საჭირო. რამდენიმე მილიარდი ადამიანის აცრა შეუძლებელი იყო. სამაგიეროდ საკმაოდ ეფექტური აღმოჩნდა წერტილოვანი იმუნიზაციის ტაქტიკა, რომელიც პირველად აღმოსავლეთ ნიგერიაში გამოსცადეს: ჩუტყვავილას კერების სწრაფი გამოვლენა და მეზობლად მცხოვრებთა აცრა. ჩუტყვავილას აღმოფხვრა 12 მილიონიან რეგიონში 750 ათასი აცრის საშუალებით მოხერხდა.
ამჟამად ჩუტყვავილას ცოცხალი ვირუსები დედამიწაზე მხოლოდ ორ ადგილზე დარჩა – აშშ–სა და რუსეთის დაცვის უმაღლესი დონის მქონე ლაბორატორიებში.
პოლიომელიტი
ამ დაავადებამ ბევრად ნაკლები ადამიანი მოკლა, ვიდრე ჩუტყვავილამ, სამაგიეროდ უფრო სასტიკია ცოცხლად გადარჩენილების მიმართ.
ეს დაავადება ძირითადად ბავშვებს ემართებათ. ვირუსი ორგანიზმში პირიდან აღწევს, შემდეგ სისხლში ხვდება და ნერვულ სისტემას აზიანებს, რაც ხშირად განუკურნებელ დამბლას იწვევს. ძირითადად ის ფეხებს აზიანებს, თუმცა ყოველი მეათე პაციენტი ფილტვის კუნთის დამბლის გამო იგუდება და კვდება.
 ასეთი დაავადებულების ერთადერთ იმედად ფილტვების ხელოვნური ვენტილაცია რჩებოდა სპეციალურ კამერებში, რომლებიც 1920–იან წლებში შეიქმნა და სახელად “რკინის ფილტვები“ ეწოდა. ასეთ ლითონის კამერებში ადამიანები კვირებს, და ზოგჯერ მთელ დარჩენილ ცხოვრებას ატარებდნენ.
ასეთი დაავადებულების ერთადერთ იმედად ფილტვების ხელოვნური ვენტილაცია რჩებოდა სპეციალურ კამერებში, რომლებიც 1920–იან წლებში შეიქმნა და სახელად “რკინის ფილტვები“ ეწოდა. ასეთ ლითონის კამერებში ადამიანები კვირებს, და ზოგჯერ მთელ დარჩენილ ცხოვრებას ატარებდნენ.
ვინაიდან პოლიომელიტს ჩუტყვავილასგან განსხვავებით გარეგნული ნიშნები არ აქვს, მისი ინფექციური ბუნება მხოლოდ 1905 წელს, შვედმა ექიმმა ივარ ვიკმანმა დაადგინა.
იმ დროისათვის დიდ ქალაქებში სასმელი წყლის ხარისხის გაუჯობესებამ შეამცირა როგორც პოლიომელიტის შემთხვევების რაოდენობა, ისე იმ ადამიანთა პროცენტი, ვისაც მის მიმართ იმუნიტეტი ქონდა. დაავადების აფეთქებები კი უფრო შესამჩნევი გახდა.
არსებობდა მოსაზრება, რომ პოლიომელიტი ძირითადად განვითარებული ქვეყნების პრობლემა იყო, თუმცა ის მოგვიანებით გაქარწყლდა.
1952 წელს ამერიკელმა ექიმმა ჯონას სალკმა პოლიომელიტის ვაქცინა შექმნა. 1961 წელს მისმა კოლეგამ, ალბერტ სეიბინმა მისი გაუმჯობესებული ვერსია მოიგონა, რომლის ორალური გზით მიღება იყო შესაძლებელი ნაცვლად ინექციისა. ევროპასა და აშშ–ში დაავადების გავრცელება მკვეთრად შემცირდა.
პოლიომელიტის აცრას უკავშირდება ერთ–ერთი ყველაზე საშინელი შეცდომა ვაქცინირების ისტორიაში. 1955 წელს ამერიკულმა ფირმამ Cutter Laboratories შეცდომით გამოუშვა პრეპარატის ასიათას დოზაზე მეტი, რომელიც პოლიომელიტის ცოცხალ ვირუსს შეიცავდა. შედეგად ათი ბავშვი გარდაიცვალა და 160 ბავშვი სამუდამოდ პარალიზებული დარჩა.
1988 წელს კი ჯანმომ გამოაცხადა მსოფლიოში პოლიომელიტის აღმოფხვრის პროგრამის შესახებ. 1994 წელს ამ დაავადებისგან თავისუფლად გამოცხადდა აშშ, 2000 წელს ჩინეთი, იაპონია და სამხრეთ კორეა, 2002 წელს ევროპა, 2014 წელს კი სამხრეთ აღმოსავლეთ აზია.
ექსპერტების შეფასებით პოლიომელიტის ვაქცინის წყალობით მილიონნახევარი ადამიანი სიკვდილს გადაურჩა, 18 მილიონი ადამიანი კი პარალიზებას.
“მშობლების კოშმარის“ სახელით ცნობილი დაავადება ამჟამად მხლოდ ავღანეთში, პაკისტანში და ნიგერიაში თუ იჩენს ხოლმე თავს, თანაც წელიწადში სულ რამდენიმე ათეული შემთხვევა.
წითელა
 წითელას ვაქცინაცია ერთდროულად არის წარმატების და წარუმატებლობის მაგალითი.
წითელას ვაქცინაცია ერთდროულად არის წარმატების და წარუმატებლობის მაგალითი.
თუ აფრიკაში ებოლას ვირუსის აფეთქებამ მთელი მსოფლიოს ყურადღება მიიპყრო, როცა 20 ათასი ადამიანი შეიწირა, გასულ წელს წითელამ 207 ათასი ადამიანი სრულიად უხმაუროდ მოკლა, არადა მის წინააღმდეგ აცრა 1963 წლიდან არსებობს.
უკიდურესად სწრაფად გადამდები ვირუსი ხველისა და ცემინების დროს წვეთების გზით, ან პირდაპირი კონტაქტის საშუალებით გადადის, იწვევს მაღალ ტემპერატურას და გამონაყარს, მძიმე შემთხვევებში კი პაციენტის სიცოცხლეს ემუქრება – დიარეის, პნევმონიის და ტვინის ქერქის ანთების გამო.
ვაქცინის შექმნამდე წითელა საშუალოდ მსოფლიოში 2.6 მილიონ ადამიანს კლავდა. თუმცა მისი სრულად დამარცხება ვაქცინის შექმნის შემდეგაც ვერ მოხერხდა, რადგან მის მიმართ კოლექტიური იმუნიტეტი მხოლოდ მაშინ იქმნება, როცა მოსახლეობის 95 პროცენტია აცრილი.
აშშ–სა და ევროპაში წითელას დაავადება ბოლო წლებში კვლავ გაიზარდა ანტივაქსერების მოძრაობის გააქტიურების პარალელურად.
ბიძგი ამ ყველაფერს ბრიტანელმა ექიმმა ენდრიუ უიკფილდმა მისცა, რომელმაც 1998 წელს გამოაქვეყნა ხმაურიანი სტატია იმის შესახებ, რომ წითელას, წითურას და ყბაყურას კობინირებული აცრა ბავშვებში აუტიზმს იწვევს. მართალია სტატიის მონაცემები მოგვიანებით გაბათილდა, თავად უიკფილდს კი ექიმის ლიცენზია ჩამოართვა, თუმცა მის მიერ დათესილი ეჭვის მარცვალი გაღვივდა.
თუ განვითარებულ ქვეყნებში წითელასგან შედარებით იშვიათად კვდებიან, აფრიკაში საქმე ბევრად უარესად არის. კონგოს დემოკრატიულ რესპუბლიკაში წითელას აფეთქებამ შარშან 7 ათას ადამიანზე მეტი, ძირითადად ბავშვები შეიწირა.
განვითარებად ქვეყნებში მთავარი პობლემა არა ცრურწმენები, არამედ ვაქცინის უკმარისობა და სამედიცინო ინფრასტრუქტურის არარსებობაა, განსაკუთრებით მიყრუებულ ადგილებში. ჯანმო გაეროს წევრ ქვეყნებს 255 მილიონ დოლარ დამატებით დაფინანსებას სთხოვს წითელას ვაქცინაციისთვის.
მალარია
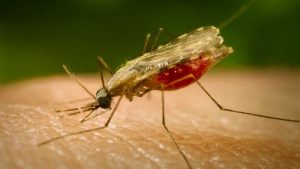 მეცნიერები თვლიან, რომ ადამიანები მალარიით ჯერ კიდევ პრეისტორიული პერიოდიდან ავადდებოდნენ. მაშინ დაავადება ჭაობის ცხელების სახელით იყო ცნობილი.
მეცნიერები თვლიან, რომ ადამიანები მალარიით ჯერ კიდევ პრეისტორიული პერიოდიდან ავადდებოდნენ. მაშინ დაავადება ჭაობის ცხელების სახელით იყო ცნობილი.
დღეისათვის კაცობრიობის ნახევარი მალარიით დაავადების რისკის ქვეშ არის, 400 ათასი ადამიანი კი ყოველწლიურად ამ დაავადებით კვდება.
მალარიით გარდაცვლილთა ნახევარი აფრიკის ქვეყნებზე მოდის.
დაავადებას ერთუჯრედიანი ბაქტერია–პარაზიტი იწვევს – მალარიული პლაზმოიდი, რომელიც ადამიანსი სისხლში აღწევს მალარიული კოღოს კბენის შედეგად.
მალარიასთან ბრძოლის ძირითადი ხერხი ჭაობების ამოშრობა, კოღოების საწინააღმდეგო ბადეები და წამლებია, რომლებიც დაავადებას ადრეულ სტადიაზე ახშობს.
მალარიის ვაქცინა, რომელიც იმუნიტეტის ფორმირებას მოახდენს, ჯერჯერობით ვერ შეიქმნა, მიუხედავად 32 წლიანი ინტენსიური მუშაობისა და 700 მილიონი დოლარის დახარჯვისა.
ერთადერთი საცდელი ნიმუში გამოცდას განაში, მალავიში და კენიაში გადის. ცდები 2023 წელს უნდა დასრულდეს. ჯერჯერობით არსებული მონაცემებით ის მალარიისგან 40%–ით იცავს და მაქსიმუმ ოთხი წლის ვადით. ეს ძალიან დაბალი მაჩვენებელია სხვა დაავადებების ვაქცინებთან შედარებით, თანაც საჭირო არა ერთი და ორი, არამედ ოთხი დოზის გაკეთება.
სპეციალისტები თავშეკავებულ ოპტიმიზმს გამოთქვამენ, თუმც გვაფრთხილებენ რომ მალარიის ვაქცინა პანაცეა სავარაუდოდ არ იქნება.








![”ოცნების” დეპუტატმა, ბექა ოდიაშარიამ დეპუტატებს “მოუტ*ვნელი ქალები” უწოდა [ვიდეო]](https://newsreport.ge/wp-content/uploads/2024/04/7FD0214A-C880-483B-ADC4-B3275F80B4C5_w1200_r1-1-218x150.jpg)





![ევროპელი პოლიტიკოსები არიან გათავხედებული.. არ შეიძლება რასა [იუკნევიჩიენე] იყოს ევროპის სახე – კობახიძე](https://newsreport.ge/wp-content/uploads/2020/05/kobakhidze-100x70.jpg)


![პოლიტიკა რასა [იუკნევიჩიენე] ვარშავის პაქტიდან გადმოვარდნილი ტიპაჟია – კობახიძე](https://newsreport.ge/wp-content/uploads/2022/10/kobaxidze88_12_40_39-100x70.webp)